Трубно-перитонеальное бесплодие

Предыдущие внематочные беременности, воспаления малого таза, эндометриоз или предшествующие операции на малом тазу наводят на подозрения о наличии трубного фактора бесплодия. Но даже при отсутствии каких-либо предрасполагающих факторов, патология маточных труб не исключена, поэтому требуется их проверка.
Кроме того, как показывают последние исследования, 20-30% женщин хотели бы восстановить проходимость маточных труб после хирургической перевязки, проведенной ранее с целью контрацепции. Такие пациентки нуждаются в специальном способе получения беременности. Хирургические возможности восстановления маточных труб строго зависят от локализации блока в маточной трубе. И не всегда хирургическое лечение оказывается оправданным, поэтому при выборе того или иного способа получения беременности должны учитываться многие факторы.
Диагностика
Гистеросальпингография (ГСГ) – это первая процедура, которая должна проводиться женщине для диагностики состояния маточных труб.
Данные ГСГ не дают нам полное представление о состоянии маточных труб. Дело в том, что у 60% пациенток, у которых по данным ГСГ выявлена непроходимость маточных труб, повторная ГСГ через 1 месяц показывает нормальную проходимость. Сравнимые результаты показывает и лапароскопия, на которую пациентка, как правило, направляется после диагностики непроходимости маточных труб. ГСГ оказывает и терапевтический эффект. Наблюдение в течение нескольких месяцев после ГСГ описывает высокую частоту спонтанных беременностей.
Соногистеросальпингография (ультразвуковое исследование проходимости труб) и трансвагинальная гидролапароскопия (введение видеокамеры в малый таз через задний свод влагалища) с контрастированием маточных труб являются дополнительными методами проверки проходимости.
Если диагностировано нарушение проходимости труб?
При выборе способа получения беременности – лапароскопия или ЭКО – учитывается много особенностей. Возраст пациентки, овариальный резерв, предшествующие беременности, место и степень поражения маточных труб, причины бесплодия, опыт хирурга, предыдущий успешный опыт программ ЭКО - все эти факторы являются очень важными в выборе того или иного метода получения беременности. Предпочтения пациента, религиозная принадлежность, цена, возможность компенсации затрат на лечение определяют выбор. В дополнение ко всему этому, необходимо учитывать анализ спермы.
Большинство национальных регистров вспомогательных репродуктивных технологий (ВРТ) описывают примерно 32,4% случаев рождения живых детей на цикл ВРТ у пациенток с трубным бесплодием. Эта цифра сравнима с 30,1% случаев у пациенток с другими факторами бесплодия.
Значительного увеличения случаев наступления беременности после восстановительной лапароскопической операции на маточных трубах не описывается. Хотя большинство публикуемых исследований проводится очень опытными хирургами.
Результаты трубной хирургии и ЭКО нельзя сравнить, так как число беременностей после лапароскопии не учитывается, в отличие от исходов переноса эмбриона в программах ЭКО. Поэтому сравнение этих методов будет некорректным.
Преимущества и недостатки трубной хирургии и ЭКО нуждаются в анализе. Преимущества ЭКО заключаются в высокой успешности и меньшем хирургическом вмешательстве. Недостатки заключаются в высокой частоте многоплодия, высокой цене и риске синдрома гиперстимуляции яичников. Но при изолированном трубном факторе бесплодия и проведении ЭКО низка частота ранней младенческой смертности, преждевременных родов, низкой и очень низкой массы тела, внутриутробной задержки развития плода и пороков развития.
Преимущества трубной хирургии заключаются в том, что во время одного вмешательства создаются условия для последующего ежемесячного планирования беременности без дополнительного медицинского вмешательства в каждый менструальный цикл. Недостатками лапароскопической операции являются риски хирургических осложнений: кровотечение, инфекция, ранение соседних органов, реакция на анестезию, а также послеоперационный дискомфорт в течение восстановительного периода. В то же время риск внематочной беременности повышается у пациентки с трубным фактором бесплодия после реконструктивной лапароскопии.
Идеальная кандидатка на проведение лапароскопии - это молодая женщина, не имеющая других факторов бесплодия, кроме трубного, который можно исправить с помощью хирургического вмешательства.
Процедуры при блокаде маточных труб
Блок маточных труб или проксимальная окклюзия встречается в 10-25% случаев трубного бесплодия. «Закупорка» возникает вследствие формирования спаек в маточно-трубном соединении из-за хронического воспаления маточных труб или эндометриоза. Если проксимальная блокада возникла из-за хронического сальпингита, то может быть предложена сальпингография с реканализацией маточных труб.
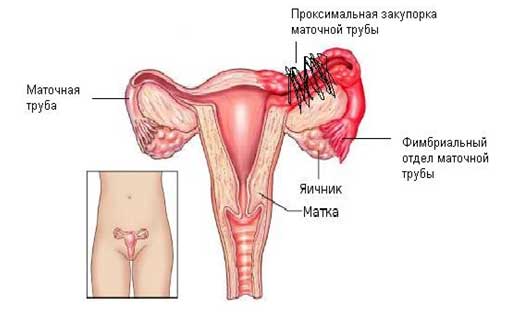
Реканализация маточных труб проводится с помощью специального катетера под рентгенологическим контролем или гистероскопическим доступом (через матку) с лапароскопическим контролем (через брюшную полость). Наружная часть катетера помещается в маточно-трубный угол и проводится заполнение маточной трубы рентгеноконтрастным веществом. Если труба не заполняется на всем протяжении, то внутренний катетер меньшего диаметра с эластичным проводником продвигается по маточной трубе.
Если проходимость трубы не восстанавливается при попытке реканализации трубы с бережным надавливанием, то подтверждается анатомическая закупорка трубы и процедура заканчивается. Удаление маточной трубы в случае неудачной попытки восстановления её проходимости происходит у 93% пациенток. В этих случаях необходимо лечение методом ЭКО. При возрасте женщины старше 35 лет и сопутствующем мужском факторе бесплодия предпочтительнее проведение ЭКО.
Хирургия при дистальной трубной патологии - хороший прогноз
Дистальная трубная патология включает в себя гидросальпинкс и фимбриальный стеноз.
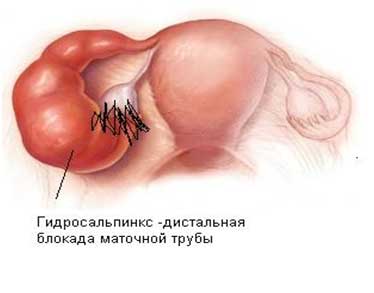
Гидросальпинкс - это сложная закупорка просвета маточной трубы в результате расплавления фимбриального конца маточной трубы с формированием спаек и сужением трубного просвета. Оба состояния обычно возникают из-за воспаления брюшины малого таза, но могут возникнуть при повреждении маточных труб при предшествующих операциях на органах малого таза. Хороший прогноз на получение беременности в этом случае имеют пациенты, имеющие единичные спайки, среднее расширение трубы (менее 3 см) с тонкой и гибкой стенкой и сохраненными складками внутренней оболочки трубы.
Околотрубные спайки чаще встречаются в случае эндометриоза и могут нарушать нормальное анатомическое взаимодействие между дистальным отделом маточной трубы и яичником. Одно исследование 147 пациентов сообщает о 40% случаев беременности в течение 12 месяцев после лапароскопического рассечения спаек вместо 8% в группе, не проводившей никакого лечения.
Лапароскопическая неосальпингостомия и фимбриопластика помогают восстановить проходимость маточных труб. При этой операции фимбрии выворачиваются и закрепляются к наружной оболочке маточной трубы с помощью шва или электрокоагуляции. Случаи беременностей после этой процедуры зависят от степени патологии в маточных трубах и более вероятны у пациентов с хорошим прогнозом. Маточные и внематочные беременности после неосальпингостомии при гидросальпинксе среднего размера возникают от 58 до 77% и от 2 до 8% соответственно. При серьезной патологии маточных труб частота возникновения беременностей составляет 0-22% и 0-17%. Необратимые изменения во внутренней части маточной трубы могут возникнуть даже после одного эпизода воспаления.
Фимбриопластика открывает более широко просвет маточной трубы и выглядит идентично неосальпингостомии. Неосальпингостомия и фимбриопластика возможны только при лапароскопии. Однако ЭКО предпочтительнее, чем сальпингостомия даже при небольших гидросальпинксах у женщин старше 35 лет, а также в случае сочетания с мужским фактором бесплодия. Сальпингостомия перед ЭКО в этом случае увеличивает вероятность успеха в ЭКО, в то же время давая пациентке возможность естественного зачатия. Трубная пластика не предназначена для женщин с серьезными нарушениями маточных труб или с сочетанием проксимальной и дистальной окклюзии.
У пациенток с прогнозом на возникновение повторных гидросальпинксов перед ЭКО должны быть удалены маточные трубы.
Пациенты должны быть проинформированы перед операцией о любом исходе, а также о том, что возможность проведения восстановительной операции (сальпингостомии) или операции по удалению маточной трубы (сальпингэктомии) зависит от состояния маточных труб, которое будет определяться во время операции.
Хирургическая коррекция при дистальном трубном блоке - плохой прогноз
Пациенты с плохим прогнозом, как правило, имеют выраженные околотрубные спайки, массивное расширение трубы с тонкими плотными стенками и/или с тонкой или отсутствующей внутренней стенкой. Лапароскопическая тубэктомия показана, когда фаллопиева труба поражена инфекционным процессом, эндометриозом или эктопической беременностью.
Многие исследования показывают, что гидросальпинкс имеет отрицательный эффект на успех ЭКО. Многочисленные исследования сообщают нам, что случаи наступления беременности и успешного вынашивания были в 2 раза ниже, а случаи самопроизвольного прерывания беременности – выше при наличии гидросальпинкса. Эти данные могут быть обусловлены механическим вымыванием эмбриона из полости матки, снижением «восприимчивости» эндометрия или прямым эмбриотоксическим эффектом. Если гидросальпинкс виден при УЗИ, то пациент имеет наименьшие шансы на беременность.
Клинические исследования, сравнивающие частоту наступления беременности при ЭКО у женщин с гидросальпинксами с или без предшествующей лапароскопической сальпингэктомии (удаления маточной трубы), показывают, что операция приводит к увеличению случаев беременности и живорождения до уровня, сравнимого с пациентками без гидросальпинкса. Удаление маточных труб при двусторонних гидросальпинксах приводит к большей вероятности беременности, чем при одностороннем гидросальпинксе.
При одностороннем удалении маточной трубы возможно наступление спонтанной беременности. В одном исследовании из 25 пациенток со средней продолжительностью бесплодия 3 года,22 пациентки (88%) забеременели спонтанно через примерно 5-6 месяцев после операции. Лапароскопическое удаление маточной трубы (или сальпингостомия при благоприятных условиях) должно быть предложено пациентке с односторонним гидросальпинксом.
Удаление маточных труб и даже их перевязка может привести к снижению «запаса» фолликулов в яичниках. Количество антральных фолликулов и кровоснабжение яичника снижаются с той стороны, на которой произошло удаление трубы при трубной беременности.
Учитывая все данные, которыми мы располагаем, перед проведением ЭКО самым разумным является проведение неосальпингостомии.
Возможности для восстановления фертильности при хирургической стерилизации
При принятии решения о необходимости хирургического восстановления маточных труб или проведении ЭКО после добровольной хирургической стерилизации необходимо учитывать все "за" и "против" в каждом конкретном случае. Данные пациентки обычно имеют хорошие шансы на успешное хирургическое лечение, чем пациентки с патологией маточных труб. Они имеют и хороший прогноз при ЭКО.
Снятие трубных лигатур открывает закрытые концы маточных труб, и в этом случае прогноз на наступление беременности более благоприятный, чем в случае наложения швов и хирургического рассечения маточных труб. При наложении хирургического анастомоза возраст женщины – это определяющий фактор. У женщин моложе 40 лет случаи наступления маточной беременности в течение 2 лет составили 70%, по сравнению с более чем 90% после микрохирургического восстановления трубы. Случаи наступления внематочной беременности после этой процедуры составляют 2-10% (после ЭКО – 2%).
Решение о выборе способа лечения: хирургическая операция или ЭКО принимаются в каждом конкретном случае после оценки всех доводов "за" и "против".
Заключение
Факторы, учитываемые при выборе хирургического лечения или ЭКО при патологии маточных труб, включают возраст женщины и овариальный резерв, количество и качество спермы, число желаемых детей, степень распространения трубной патологии, присутствие других факторов бесплодия, риск внематочной беременности и других осложнений, стоимость лечения и предпочтения пациентов.
Не корректно сравнивать наступление беременности после хирургической операции при патологии маточных труб и ЭКО. Тем не менее, случаев беременности после ЭКО больше.
Выводы:
проведение гистеросальпингографии является хорошим тестом первой линии при обследовании состояния маточных труб, но недостатки этого метода связаны с большим числом ошибочной диагностики окклюзии труб;
молодым женщинам с небольшими гидросальпинксами без сопутствующих факторов бесплодия рекомендована лапароскопическая фимбриопластика или неосальпингостомия;
удаление маточных труб рекомендовано в случае хирургически некорригируемых гидросальпинксов – это улучшает исходы ЭКО.











