Консервативное лечение сложных нарушений ритма и проводимости сердца у пациента с перенесенным инфарктом миокарда

Консервативное лечение сложных нарушений ритма и проводимости сердца у пациента с перенесенным инфарктом миокарда
Соколов Денис Владимирович, к.м.н., врач-кардиолог.
Пациент Я. 83 года.
Жалобы пациента при поступлении 02.01.2018 г.
· Приступ сердцебиений, сопровождающийся чувством нехватки воздуха.
· Сжимающие боли за грудиной, в левой и правой половине грудной клетки, постоянного характера, иррадиирующими в область шеи.
Анамнез заболевания.
Более 30 лет отмечает повышение артериального давления с максимальным повышением до 200/100 мм рт. ст. Адаптирован к 130-120/80 мм рт. ст. Принимает комбинированную гипотензивную терапию.
В 2010 г. при обследовании в г. Мюнхене (Германия) диагностирована аневризма брюшного отдела аорты, проведено стентирование (два стента). При предоперационном обследовании была выполнена коронарография – не выявлено гемодинамически значимого поражения коронарных артерий.
03.12.2017 г. перенес острый Q-образующий инфаркт миокарда передней стенки левого желудочка. Лечился по месту жительства в Чеченской Республике.
По данным обследований от 12.2017 г.:
· ЭхоКГ – гипокинез передне-перегородочной области левого желудочка;
· ФВ 36-37%;
· ЭКГ – синусовый, рубцовые изменения передней стенки левого желудочка.
Течение инфаркта миокарда осложнилось ранней постинфарктной стенокардией от 08.12.2017 г.
Селективная коронарная ангиография не выполнялась.
Осложненное течение инфаркта миокарда.
Сопутствующие заболевания.
Гипертоническая болезнь III стадии. Артериальная гипертензия 1 степени. Гипертрофия левого желудочка (индекс массы миокарда левого желудочка 143 г/м2). Риск 4.
Аневризма брюшного отдела аорты (установлены 2 стента в 2010 г.).
Селективная коронарная ангиография с 2010 г. – без значимой патологии.
Подагра.
Сахарный диабет 2 типа.
Диабетическая нефропатия с развитием почечной недостаточности (клиренс креатинина 42 мл/мин/1,73 м2).
Спондилез позвоночника, пояснично-крестцового отдела позвоночника. Задние дискоостеофитные комплексы в сегменте L1-S1. Стеноз спинномозгового канала на уровне L1-S1.
Данные предшествующих инструментальных обследований.
Эхокардиография от 27.12.2017 г. – участки гипокинеза с элементами дискинеза передних, средних, верхушечных сегментов, гиперкинез нижних отделов левого желудочка, снижение фракции выброса до 35-37%.
КТ органов грудной клетки от 27.12.2017 г. – выпот в правой плевральной полости (около 160 мл), гиповентиляционные изменения правого легкого. Пневмофиброзные изменения в легких с обеих сторон. Лимфаденопатия внутригрудных лимфоузлов. Легочная гипертензия. Аортокоронаросклероз.
МСКТ коронарных артерий от 28.12.2017 г. – КТ-картина выраженного поражения коронарных артерий (IV группа по Агатстону).
КТ-признаки стенозов основного ствола ЛКА на 38% по площади, 10% по диаметру, проксимального сегмента ПМЖА на 54% по площади (27% по диаметру), окклюзия ПМЖА в дистальном сегменте.
Протяженные стенозы ДВ до 72% по площади (47% по диаметру); приустьевого отдела ОА на 55% по площади и 43% по диаметру, среднего сегмента ОА на 50% по площади (40% по диаметру); проксимального сегмента ПКА на 68% по площади (45% по диаметру), среднего сегмента на 30% по площади (21% по диаметру), дистального сегмента 25% по площади (11% по диаметру).
КТ-признаки нарушения сократительной функции левого желудочка. КТ-признаки гипертрофии левого желудочка. Кальциноз створок аортального клапана.
Медикаментозное лечение на амбулаторном этапе.
Конкор 2,5 мг по ½ таблетки утром.
Аспирин Кардио 100 мг по 1 таблетке вечером.
Плавикс 75 мг после обеда.
Крестор 20 мг на ночь.
Валсартан (диован) 80 мг по ½ таблетки утром.
Верошпирон 50 мг перед обедом.
Диувер 5 мг по 1 таблетке утром.
Аллопуринол 300 мг утром.
Ухудшение состояния с 02.01.2018 г., когда около 5 часов утра отметил приступ сердцебиений, сопровождающийся чувством нехватки воздуха, сжимающими болями за грудиной, в левой и правой половине грудной клетки, постоянного характера, иррадиирующими в область шеи.
Госпитализирован в отделение реанимации клиники АО «Медицина».
Status Praesens при поступлении.
Общее состояние: тяжелое. Тяжесть состояния обусловлена нарушением ритма сердца и болевым синдромом. Температура тела 36,2°С. Рост 168 см, вес 102 кг. ИМТ 37,4.
Кожные покровы: умеренно бледные, теплые, сухие. Видимые слизистые: розовые, чистые, влажные, блестящие. Костно-мышечная система без видимой патологии. Отеки стоп.
Органы дыхания: дыхание свободное через нос. Частота дыхания 20 в минуту. Грудная клетка цилиндрической формы, равномерно участвует в акте дыхания. При пальпации безболезненная. При аускультации: дыхание везикулярное, несколько ослаблено в нижних отделах легких с обеих сторон. Хрипов нет. SpO2 94% при дыхании воздухом.
Органы кровообращения: патологической пульсации в области сердца, сосудов шеи и эпигастрия нет. При аускультации тоны сердца приглушены, ритмичные. ЧСС 138 в минуту. По кардиомонитору наджелудочковая тахикардия. Пульс ритмичный, удовлетворительного наполнения и напряжения. АД 110/70 мм РТ. ст.
Органы пищеварения: язык влажный, чистый.
Живот увеличен в объеме за счет подкожной жировой клетчатки, не вздут, участвует в акте дыхания равномерно. При пальпации мягкий, безболезненный. Аускультативно перистальтика выслушивается, ослаблена. Стула сегодня не было.
Органы мочевыделения: мочится самостоятельно. Область почек визуально не изменена.
Результаты обследований при поступлении – ЭКГ.
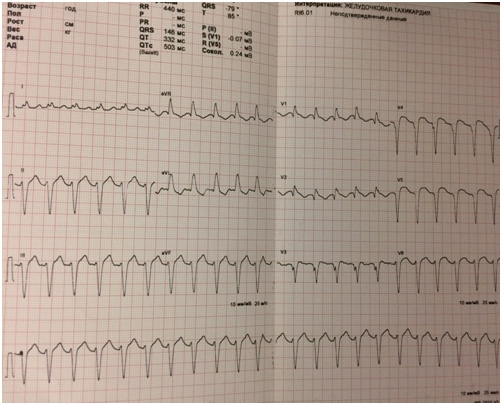
Результаты обследований при поступлении.
Клинико-биохимические исследования крови без существенной патологии, уровень кардиоспецифических ферментов в норме, уровень электролитов крови в норме.
Эхокардиография – гипокинез с элементами дискинеза передних, средних, верхушечных сегментов, гиперкинез нижних, фракция выброса на уровне 37-39%.
Дилатация левых камер сердца: КДР 5,8 см, КСР 4,9 см, КДО 167 мл, КСО 114 мл. Аортальная регургитация 1-2 степени, митральная регургитация 2 степени, трикуспидальная регургитация 2 степени.
Рентгенография органов грудной клетки – признаки правостороннего гидроторакса до 8 ребра.
Компьютерная томография органов грудной клетки – в сравнении с КТ от 27.12.2017 г. – положительная динамика выпота в правой плевральной полости, гиповентиляционные изменения правого легкого. В настоящее время следы выпота в левой плевральной полости. Без существенной динамики: пневмофиброзные изменения в легких с обеих сторон. Лимфаденопатия внутригрудных лимфоузлов. Легочная гипертензия. Аортокоронаросклероз.
Лечение нарушений ритма.


Выбор антиаритмического препарата?
Медикаментозное лечение.
В/в гепарин 1 тыс. ед. в час под контролем АЧТВ с последующей заменой на подкожное введение клексана 0,4 мл в сутки.
В/в кордарон 300 мг болюс, далее 50 мг в час с последующей отменой.
Использование сердечных гликозидов.
Продолжена плановая терапия:
Аспирин Кардио 100 мг в сутки.
Плавикс 75 мг в сутки.
Крестор 20 мг в сутки.
Валсартан (диован) 80 мг по ½ таблетки с сутки.
Верошпирон 50 мг в сутки.
Диувер 5 мг в сутки.
Аллопуринол 300 мг в сутки.
Сахароснижающая терапия – в/в инсулин по уровню гликемии.
04.01.2018 г. на фоне инфузии кордарона и сердечных гликозидов зарегистрировано стойкое восстановление синусового ритма.
Заключение консилиума от 04.01.2018 г.
У больного 04.01.2018 г. восстановился синусовый ритм на фоне комплексной терапии. Течение инфаркта миокарда осложнилось формированием двухпучковой блокады (в динамике отмечена ранее предсуществующая блокада передне-верхней ветви левой ножки пучка Гиса и впервые возникшая блокада правой ножки пучка Гиса). При восстановлении синусового ритма интервал PQ на верхней границе нормы, что позволяет предполагать наличие AV-блокады 1 степени, вероятно, на фоне вовлечения верхних отделов проводящей системы в зону инфаркта миокарда.
Пациенту абсолютно показана временная электрокардиостимуляция (в связи с риском усугубления нарушений проведения по проводящей системе вплоть до полной AV-блокады). Вопрос о проведении ресинхронизирующей терапии будет рассматриваться через 10 дней, учитывая позитивную динамику на фоне медикаментозного лечения.
Совместное обсуждение от 09.01.2018 г.
Состояние больного относительно удовлетворительное. Жалоб не предъявляет. Наблюдается стойкое восстановление ритма сердца. AV-блокады нет, PQ 0,19. Признаков недостаточности кровообращения нет. В легких хрипы не выслушиваются. Цианоза губ нет. Фракция выброса 38%. На ЭКГ – динамика, характерная для основного заболевания.
На обсуждение консилиума был поставлен вопрос о дальнейшем ведении больного:
1. Продолжить амбулаторную терапию с дальнейшим наблюдением.
2. Проведение коронарной ангиографии (в т.ч. по желанию родственников).
3. Установка ресинхронизирующего устройства, в т.ч. с дальнейшим проведением селективной коронарной ангиографии.
Рекомендовано:
1. Дальнейшая дигитализация.
2. Перевод на амбулаторное лечение.
3. Решение вопроса о проведении ресинхронизирующей терапии.
Точки контроля:
1. Ухудшение A-V проводимости (в настоящее время интервал PQ 0,19 с максимально допустимой величиной 0,21).
2. Тошнота или отсутствие аппетита и, с другой стороны, ухудшение недостаточности кровообращения.
3. ЭхоКГ целесообразно сделать через 2-3 недели для определения фракции выброса в первую очередь и формирования аневризмы.
Учитывая хороший эффект на фоне проводимой терапии, эффективность сердечных гликозидов, отсутствие нарастания AV-блокады (PQ 0,20) и достаточно высокие операционные риски в ближайшие месяцы, рекомендуется продолжить терапию, включая сердечные гликозиды, при необходимости добавлять диуретики.
С учетом возраста, тяжести состояния пациента и сопутствующей патологии, принято решение отложить установку ресинхронизирующего устройства до оценки эффективности проводимой терапии.
Данная тактика ведения пациента не включает в себя экстремальные ситуации, включая появление обмороков, AV-блокады и сложных нарушений ритма.
При развитии угрожающих для жизни ситуаций будет проведена экстренная селективная коронарная ангиография с решением вопроса о виде реваскуляризации коронарных артерий с последующим выбором хирургических методов лечения нарушений ритма сердца (имплантация ресинхронизирующего устройства или проведение радиочастотной абляции).
Динамика состояния на фоне лечения.
· Стойкое восстановление синусового ритма.
· Регресс проявлений недостаточности кровообращения.
· Пациент стал более активным, переведен в отделение.
· ЭКГ при выписке – синусовый ритм, нарушений ритма не зарегистрировано, сохраняется элевация ST до 1-1,5 мм V2, V3, V4, V5, V6.
· Эхокардиография при выписке – сохраняются зоны акинеза левого желудочка, отмечается увеличение фракции выброса до 46-47%.
· Холтеровское мониторирование ЭКГ – желудочковая мономорфная эктопическая активность, состоящая из 565 (0,6%) сокращений, из которых 4 находились в куплетах, 539 находились в одиночных сокращениях, 22 относились к тригеминии.
Наджелудочковая эктопическая активность состояла из 2032 (2,3%) сокращений, из которых 14 относились к 4 группам.
· В течение исследования регистрировались эпизоды замедления A-V проводимости. Ишемических изменений ST не обнаружено.
Клинический диагноз.
Мультифокальный атеросклероз.
Ишемическая болезнь сердца. Острый Q-образующий инфаркт миокарда передней стенки левого желудочка от 03.12.2017.
Нарушение ритма и проводимости сердца: впервые выявленный пароксизм суправентрикулярной тахикардии от 02.01.2018, купированный 04.01.2018; суправентрикулярная экстрасистолия; желудочковая экстрасистолия.
Блокада передней ветви левой ножки пучка Гиса. Блокада правой ножки пучка Гиса.
Гипертоническая болезнь III стадии. Артериальная гипертензия 1 степени. Гипертрофия левого желудочка. Риск 4.
Аневризма брюшного отдела аорты, состояние после стентирования от декабря 2010.
Недостаточность кровообращения II Б стадии. Функциональный класс III по NYHA.
Сахарный диабет 2 типа (целевой уровень НВА1с до 7,0%).
Узловой нетоксический зоб. Эутиреоз.
Экзогенно-конституциональное ожирение 2 степени.
Тофусная подагра, хроническое течение.
Рекомендации при выписке 17.01.2018 г.
Аспирин Кардио 100 мг по 1 таблетке вечером.
Плавикс 75 мг после обеда.
Дигоксин 0,25 мг по ½ таблетки перед обедом.
Крестор 10 мг на ночь.
Валсартан (диован) 80 мг по ½ таблетки утром по уровню АД.
Верошпирон 50 мг перед обедом под контролем уровня калия в плазме крови.
Диувер 5 мг по 1 таблетке утром.
Аллопуринол 300 мг утром (в плане возможна замена на аденурик 80 мг утром).
Диабетон МВ 60 мг по 1 таблетке перед завтраком.
Дальнейшая судьба пациента.
06.03.2018 г. пациенту в стабильном состоянии выполнена селективная коронарная ангиография с последующей операцией коронарного шунтирования; одномоментная радиочастотная абляция по поводу пароксизмальной формы суправентрикулярной тахикардии.











