Образование правого легкого
Разбор клинического случая, представленного
Новиковым Максимом Сергеевичем,
врачом-терапевтом АО «Медицина» (клиника академика Ройтберга), член European Respiratory Society
Пациент А. 49 лет.
Первая встреча с пациентом
Пациент обратился с жалобами на:
-
сухой кашель;
-
периодические приступы затруднения вдоха и ощущение «отечности» в области шеи;
-
периодическое возникновение чувства «затрудненного» вдоха;
-
при положении на правом боку появляется ощущение хрипов в груди справа.
Возникновение приступов пациент не связывает с провоцирующими факторами.
Некоторые данные из анамнеза
Курил 15 лет: от нескольких сигарет до 1-й пачки в сутки; не курит с 2012 г.
Летом 2017 г. стал отмечать возникновение одышки в виде «сжатия» грудной клетки.
С лета 2017 г. стали возникать приступы непродуктивного кашля, проходящего в течение минуты.
Наблюдение пульмонолога по месту жительства
-
Проведение рентгенографии легких – без патологии.
-
Назначен Форадил Комби 12/200.
-
На фоне назначенной терапии отмечалось улучшение самочувствия.
Дальнейшее течение заболевания
В связи с возобновлением приступов непродуктивного кашля и появлением приступов затрудненного дыхания в ночное время вновь обратился к пульмонологу по месту жительства.
К терапии добавлена Спирива (1 капсула в сутки). Улучшение самочувствия не отмечалось.
Пациент госпитализирован в ГКБ.
Госпитализация, февраль 2018 г. (данные представлены из выписки)
Проведено обследование:
-
в общем анализе крови отмечается увеличение количества эозинофилов; по остальным показателям – вариант нормы;
-
исследована функция внешнего дыхания: ФЖЕЛ, ОФВ1 – более 80%, ОФВ1/ФЖЕЛ – более 70%. Проба с сальбутамолом +8%;
-
при бронхоскопии – диффузный двухсторонний атрофический бронхит;
-
в стационаре проведено комплексное обследование и бронхолитическая терапия;
-
диагноз при выписке – хронический бронхит.
Изменение состояния и клинической картины
После выписки из стационара при кашле в мокроте стал отмечать темно-красные прожилки.
Стал отмечать периодические подъемы температуры тела до 37,2°С.
Назначено проведение КТ органов грудной клетки.
КТ от 26.02.2018 г.

Дальнейшие действия
При КТ органов грудной клетки – образование размером 19×15×27 мм в S7 правого легкого, определяются несколько тяжей, направленных к костальной плевре.
Консультирован фтизиатром – данных за туберкулезный процесс не получено, проведена проба Манту (реакция – 10 мм).
ПЭТ/КТ
В S7 правого легкого в базальных отделах определяется образование с неровными тяжистыми контурами (размер 12×8 мм), с низким накоплением РФП SUVmax 1,9. ПЭТ/КТ-картина образования в нижней доле правого легкого с низким метаболизмом ФДГ, рекомендуется биопсия. Других образований и очагов патологического метаболизма ФДГ не выявлено.
Таким образом, у пациента 49 лет при КТ выявлено образование в медиальном базальном сегменте правого легкого.
С учетом клинической картины высказано предположение о воспалительном деструктивном процессе в легком (абсцесс).
Принято решение о проведении пробного 3-х недельного курса противовоспалительной терапии с антибиотиками широкого спектра действия с последующим КТ-контролем.
Лечение
Назначен курс антибактериальной терапии – Левофлоксацин (Таваник) 1 000 мг/сут.
На фоне терапии состояние нормализовалось, изменений в лабораторных показателях не отмечалось.
Через месяц проведено контрольное КТ органов грудной клетки.
КТ органов грудной клетки в динамике
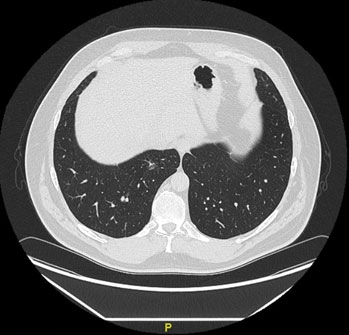
Заключение по КТ
Выявленное образование в S7 правого легкого в настоящее время не визуализируется, отмечается звездчатый участок фиброза с локальным уплотнением 3 мм с утолщением междолькового и внутридолькового интерстиция.
Исход заболевания
После проведенного лечения:
-
клиническая картина регрессировала;
-
лекарственная терапия не проводится.











