Перфузионная сцинтиграфия миокарда
Пациент Ч. 57 лет.
Обратился к кардиологу с жалобами на нестабильность артериального давления и ощущение перебоев в работе сердца.
Анамнез заболевания.
В детстве – тонзиллит (с частыми рецидивами). Отмечает подъемы АД в течение последних 10 лет, постоянно принимает Беталок зок (суточная доза 5 мг) и Гизаар (суточная доза – 50/12,2 мг); перебои в работе сердца в течение пяти лет, принимает Этацизин (суточная доза 100 мг); с 2004 г. страдает сахарным диабетом 2-го типа, находился на инсулинотерапии, после снижения веса терапия пересмотрена и назначены Амарил 4+2 мг утром до еды, Глюкофаж 1000 по 1 таблетке утром и вечером, Баета 10 мг 2 раза в день п/к.
Записаться на перфузионную сцинтиграфию миокарда Вы можете по телефону: +7 (495) 775-73-60 или оставив заявку на сайте.
При проведенном обследовании:
Лабораторное обследование: общий анализ крови – без изменений, липидный спектр – в пределах нормативных показателей. Гликозилированный гемоглобин – 6,2%, глюкоза – 7,9 ммоль/л.
ЭКГ. Синусовый ритм, нормосистолия. Электрическая ось сердца отклонена влево. Особенности внутрижелудочкового проведения.
ЭХО-КГ. Уплотнение стенок аорты, створок аортального клапана, створок митрального клапана без гемодинамически значимого нарушения функции. Небольшая дилатация аорты в восходящей части. Небольшая дилатация левого предсердия. Концентрическая гипертрофия миокарда левого желудочка значительной степени без признаков обструкции выходящего тракта левого желудочка в покое. Глобальная сократимость миокарда в норме. Локальная сократимость миокарда не нарушена. Нарушение диастолической функции левого желудочка без повышения конечного диастолического давления. Небольшой гидроперикард.
Тредмил-тест.
Тест: отрицательный. Толерантность к нагрузке: средняя.
Тип гемодинамической реакции на нагрузку: гипертонический.
МСКТ. МСКТ-картина сбалансированного типа коронарного кровоснабжения. Выраженный коронаросклероз. Косвенные признаки артериальной гипертензии. Стенозы: ПКА 30-40%; ПНА до 40%; устье ДА до 50%. S-образная деформация ПКА в среднем сегменте. Гипертрофия миокарда левого желудочка.
Комментарии: на высоте нагрузки и в восстановительном периоде изменений сегмента ST «ишемического типа» ангинозных болей не зарегистрировано. В восстановительном периоде зарегистрирована полиморфная желудочковая экстрасистолия.
Данные объективного осмотра. Состояние удовлетворительное. Отеков нет. При аускультации легких – дыхание проводится через все отделы, везикулярное, хрипов нет. При аускультации тоны сердца приглушены, ритмичные, шумов нет. Пульс 80 уд./мин., ритмичный, удовлетворительного наполнения и напряжения. АД 140 /90 мм рт. ст.
Сознание ясное, ориентирован во времени, личности и пространстве. Менингеальных знаков нет. Очаговой симптоматики нет.
Предварительный диагноз: ИБС. Гипертоническая болезнь 3 ст., риск 4. Гиперхолестеринемия 2 Б типа.
План обследования. С учетом данных МСКТ коронарных артерий (выраженный коронаросклероз), высокого риска развития атеросклероза при отсутствии признаков ишемии миокарда по данным ЭКГ, эхокардиографии, тредмил-теста, показано дообследование: проведение перфузионной сцинтиграфии миокарда с нагрузкой.
Перфузионная сцинтиграфия миокарда.
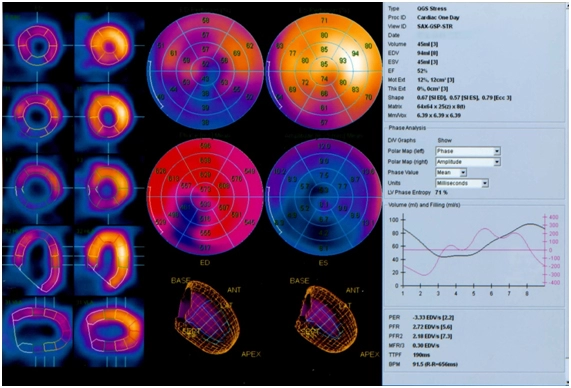
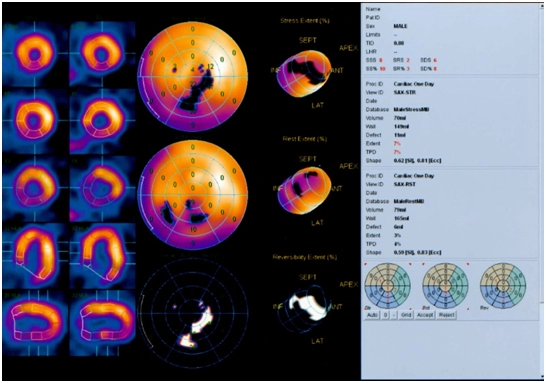
На сцинтиграммах в покое определяется участок гипофиксации РФП в миокарде левого желудочка в области нижневерхушечного сегмента и верхушечного сегмента нижней стенки (2 сегмента, 3% миокарда, 1-2 степени).
После нагрузочного теста (велоэргометрия) участок гипофиксации РФП распространяется дополнительно на средний сегмент нижней стенки, передний и нижний верхушечные сегменты боковой стенки, передний верхушечный сегмент перегородки (всего 6 сегментов, 7% миокарда, 1-2 степени).
Показатели глобальной систолической функции левого желудочка в пределах нормы: КДО – 94 мл, КСО – 45 мл, фракция выброса 52%, пиковая скорость выброса 3,33 КДО/с.
Умеренно снижена амплитуда сокращений и степень систолического утолщения миокарда в области нижней стенки левого желудочка.
Снижена скорость наполнения левого желудочка в первую треть диастолы.
Заключение.
Сцинтиграфические признаки смешанного дефекта перфузии миокарда левого желудочка (непреходящий дефект перфузии в области нижневерхушечного сегмента и верхушечного сегмента нижней стенки, преходящий дефект перфузии в области среднего сегмента нижней стенки, переднего и нижнего верхушечных сегментов боковой стенки, переднего верхушечного сегмента перегородки). Нарушений глобальной систолической функции левого желудочка не выявлено, признаки локальной гипокинезии в области нижней стенки. Признаки нарушения диастолической функции.
Непреходящий дефект перфузии расценивается как область кардиосклероза, преходящий дефект перфузии – как область стресс-индуцированной ишемии миокарда.
На основании данных перфузионной сцинтиграфии миокарда пациенту установлен окончательный диагноз.
Окончательный диагноз.
Ишемическая болезнь сердца. Атеросклероз аорты, сосудов сердца. Гипертоническая болезнь 3 ст., риск 4. НК 0 ст. Постмиокардитический кардиосклероз. Гиперхолестеринемия 2 Б типа.
Назначено соответствующее лечение.
При подозрении на ишемическую болезнь сердца рекомендуем не откладывать визит к врачу. Сцинтиграфия миокарда поможет диагностировать заболевание на ранних стадиях. Подробнее об услуге в разделе - Сцинтиграфия миокарда (ОФЭКТ).
Справочно.
Перфузионная сцинтиграфия миокарда в настоящее время занимает приоритетную позицию в диагностике коронарной ишемии по сравнению с другими методами исследования сердца, что обусловлено, в первую очередь, высокими показателями её чувствительности, специфичности и информативности. Большое значение имеет неинвазивный способ введения меченых соединений. Диагностическую перфузионную сцинтиграфию миокарда следует выполнять у больных с неявной коронарной симптоматикой или у лиц с наличием факторов риска, но отрицательными тестами на скрытую коронарную недостаточность.
Клинические показания к проведению перфузионной сцинтиграфии миокарда:
1. Диагностика ИБС:
· дифференциальный диагноз загрудинных болей;
· сомнительная ЭКГ-нагрузочная проба;
· нарушения ЭКГ в покое;
· высокий риск ИБС без выраженной клинической симптоматики.
2. Оценка степени тяжести ИБС:
· выявление многососудистого поражения коронарного русла;
· определение объема и локализации нарушений коронарной микроциркуляции;
· оценка функционального состояния коллатералей;
· оценка включения индикатора в легкие.
3. Определение стратегии лечения:
· отбор пациентов для операции аортокоронарного шунтирования;
· отбор пациентов для иссечения рубца после перенесенного инфаркта миокарда.
4. Обследование пациентов, отобранных для операции аортокоронарного шунтирования:
· прогноз результатов реваскуляризации;
· оценка жизнеспособности миокарда;
· дифференциальный диагноз между областью гибернированного миокарда и рубцовой тканью.
5. Оценка результатов реперфузии:
· оценка проходимости аортокоронарных шунтов;
· определение эффективности ангиопластики;
· мониторное наблюдение за эффектом тромболитической терапии.
6. Сцинтиграфия покоя при остром инфаркте миокарда и нестабильной стенокардии:
· дифференциальный диагноз ОИМ и нестабильной стенокардии;
· оценка прогноза коронарной патологии.
Информативность сцинтиграфической диагностики ИБС существенно повышается при использовании нагрузочных тестов. Нагрузочная сцинтиграфия приобретает особую ценность при обследовании пациентов с отрицательными результатами нагрузочных тестов (велоэргометрия, тредмил-тест), а также в тех случаях, когда в покое имеются такие изменения, как гипертрофия левого желудочка или блокада ножек пучка Гиса, маскирующие ЭКГ-признаки наличия ишемии.











