Роль повторной биопсии объемного образования толстой кишки
Пациентка Н. 54 года
• Перенесенные заболевания – корь в детстве.
• Оперативные вмешательства: 1995 год – фиброма левой молочной железы.
• Гинекологический анамнез – климакс 2 года, 1 беременность, 1 роды.
• В анамнезе – варикозное расширение вен н/к, остеохондроз шейного отдела позвоночника.
• Аллергологический анамнез не отягощен.
• Наследственность: мать – рак желудка, отец – ОНМК.
Обратилась к гинекологу с жалобами на чувство дискомфорта внизу живота, боли. Также обращалась к урологу с жалобами на учащенное мочеиспускание с резью.
При обследовании:
• УЗИ органов малого таза:
эхографическая картина объемного образования правого яичника, миом тела матки, признаки полипов цервикального канала.
• Общий анализ крови: гемоглобин 129.10 г/л;
эритроциты 4.30×1012/л;
гематокрит 36.41.
• Общий анализ мочи: эхритроциты неизмененные 1,2.
• ЭКГ, рентген органов грудной полости без патологии.
Эзофагогастродуоденоскопия
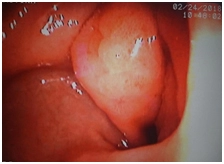 Выходной отдел желудка выраженно деформирован за счет опухолевидного образования до 4 см, осмотр несколько затруднен вследствие локализации и деформации просвета, определяется язвенный дефект в центре до 10 мм с прикрытым фибрином дном.
Выходной отдел желудка выраженно деформирован за счет опухолевидного образования до 4 см, осмотр несколько затруднен вследствие локализации и деформации просвета, определяется язвенный дефект в центре до 10 мм с прикрытым фибрином дном.
Выполнена биопсия для гистологического исследования; слизистая при биопсии ригидная, хрящевидной плотности, фрагментируется, выраженно кровоточит.
Заключение. Опухолевидное образование антрального отдела желудка с переходом на привратник с деформацией и незначительным сужением просвета, биопсия.
Колоноскопия
В области поперечной ободочной кишки определяется крупное стенозирующее циркулярное образование до 5 см, суживающее просвет кишки до 1 см, выражено контактно кровоточит, с трудом проходимо аппаратом. Выполнена биопсия на гистологическое исследование (с помощью струны-проводника для лучшего позиционирования аппарата).
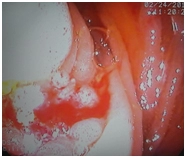
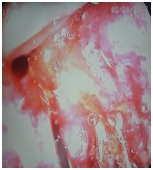
• При гистологическом исследовании из образования желудка.
Хронический поверхностный умеренно выраженный неактивный гастрит с фовеолярной периульцерозной гиперплазией, аденомой с изъязвлением. Убедительных признаков злокачественного роста в объеме исследованного материала нет.
• При гистологическом исследовании из образования толстой кишки.
Фрагменты тубуло-ворсинчатой аденомы с фокусами тяжелой дисплазии.
• Онкомаркеры:
РЭА – 160.6
СА 19.9 – 884.7
СА-125 – 156.0
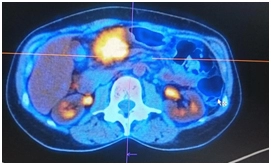
ПЭТ/КТ
Гиперметаболический процесс в утолщенных стенках ободочной кишки и окружающей клетчатке – может соответствовать опухолевому процессу.
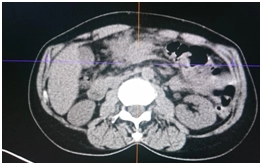
В связи с результатами гистологического исследования,
было принято решение о повторных исследованиях
с биопсией. Выполнены через 3 дня.
Гистологическое исследование образования желудка.
В пределах доставленного на исследование материала морфологическая картина умеренного хронического гастрита с гиперплазией покровно-ямочного эпителия, участками значительного отека, фокусами фиброза стромы собственной пластинки слизистой. Опухолевого роста в пределах данного материала не обнаружено.
Данный результат гистологического исследования был ожидаем вследствие того, что данная опухоль является прорастанием опухоли поперечной ободочной кишки, что видно по снимкам, и, вероятнее всего, на момент осмотра нет прорастания в слизистую оболочку желудка.
Гистологическое исследование образования толстой кишки.
В одном из представленных фрагментов – фиброзная ткань с комплексами инфильтративной муцинозной аденокарциномы (G1).
Заключение
Данный клинический случай интересен тем, что, несмотря на количество биопсийных фрагментов (в общей сложности взято более 14 фрагментов за два исследования), прицельную биопсию из очагов наиболее измененной бесструктурной слизистой с участками депрессии и нарушением сосудистого рисунка, а также использование биопсийных щипцов с объемными браншами для множественной биопсии с накопителем, существуют трудности диагностики образований вследствие мозаичности гистологического строения опухоли даже крупных образований органов желудочно-кишечного тракта, иногда требующие повторных эндоскопических исследований.
Рак толстой кишки (РКТ) является одним из наиболее распространенных злокачественных новообразований.
Согласно статистическим данным последнего десятилетия, показатели заболеваемости и смертности больных РТК неуклонно растут в России и экономически развитых странах.
Так, с 2003 по 2018 гг. прирост злокачественных новообразований ободочной кишки составил 25,41%.
Частота метастатических опухолей яичников (метастаз Крукенберга), по данным различных авторов, колеблется от 4,18 до 63% всех злокачественных опухолей этого органа. Наиболее часто в яичники метастазируют опухоли женской репродуктивной системы, молочной железы и опухоли органов желудочно-кишечного тракта.
Метастазы в яичники при опухолях толстой кишки составляют, по данным различных авторов, от 1,7 до 12% случаев. Частота первично-множественных злокачественных новообразований (ПМЗН) яичников и толстой кишки колеблется от 0,8 до 12,6%.
Клиническая картина РТК с метастазами в яичники отличается малой выраженностью.
При распространенном процессе отмечается нарушение функции яичников, болевые ощущения внизу живота и увеличение его объема, расстройства функции смежных органов (нарушение мочеиспускания), общие нарушения.
Для ранней диагностики поражения яичников в диагностический алгоритм необходимо включение определения уровня опухолевых маркеров РЭА, СА 19–9, СА 125, УЗИ органов малого таза и брюшной полости.
Литература.
1. Емельянов С.И., Урядов С.Е. Колоноскопия при полипах и раке толстой кишки (обзор литературы). Эндоскопическая хирургия 2010; 4: 18-23.
2. Казакевич В.И., Митина Л.А., Востров А.Н., Гуц О.В. Ультразвуковая диагностика метастатического поражения яичников при раке желудочно-кишечного тракта. Ультразвуковая и функциональная диагностика 2009;5:14. [Kazakevitch V.I., Mitina L.A., Vostrov A.N. Guts O.V. Ultrasound diagnosis of metastatic disorder of ovarian in cancer of the gastrointestinal tract. Ultrazvukovaya i funktsionalnaya diagnostika = Ultrasound and functional diagnostics 2009;5:14 (In Russ.)].
3. Мейерхардт Дж., Сандерз М. Рак толстой кишки. -М: ООО «Рид Элсивер»; 2009.
4. Казаков М.П., Поддубная И.В., Любченко Л.Н., Харитонова Т.В. Наследственный рак яичника (литературный обзор). Современная онкология 2012;1(14):47–54. [Kazakov M.P., Poddubnaya I.V., Lubchenco L.N., Kharitonova T.V. Hereditary ovarian cancer (literature review). Sovremennaya onkologiya Modern oncology 2012;1(14):47–54 (In Russ.)].
5. Пророков В.В., Малихов А.Г., Кныш В.И. Современные принципы диагностики и скрининга рака прямой кишки. Практическая онкология: избранные лекции.–СПб; 2004; 162–167.
6. Попова Т.Н. Диагностика и лечебная тактика у больных с первично-множественными синхронными злокачественными опухолями. Дис. д-ра мед. наук. М., 2002. [Popova T.N. Diagnosis and treatment strategy in patients with multiple primary synchronous malignant tumors. Thesis ... Dr. sci. med. M., 2002 (In Russ.)].
7. Урядов С.Е. Диагностическая и лечебная колоноскопия. – М: Издательство Панфилова; 2010.
8. Kim D.D., Park I.J., Kim H.C. et al. Ovarian metastases from colorectal cancer: a clinicopathological analysis of 103 patients. Colorectal Dis 2009 Jan;11(1):32–8.
9. Omranipour R., Abasahl A. Ovarian metastases in colorectal cancer. Int J Gynecol Cancer 2009 Dec;19(9):1524–8.
10. Simon M.S., Petrucelli N. Hereditary breast and ovarian cancer syndrome: the impact of race on uptake of genetic counseling and testing. Methods Mol Biol 2009;471:487–500.
11. La Vecchia C. Epidemiology of ovarian cancer: a summary review. Eur J Cancer Prev 2001;10:125–9.
12. Regula J., Rupinski M., Kraszewska E., Polkowski M., Pachlewski J., Orlowska J. Colonoscopy in colorectalcancer screening for detection of advanced neoplasia. N. Engl. J. Med. 2006; 355:1863–1872.










