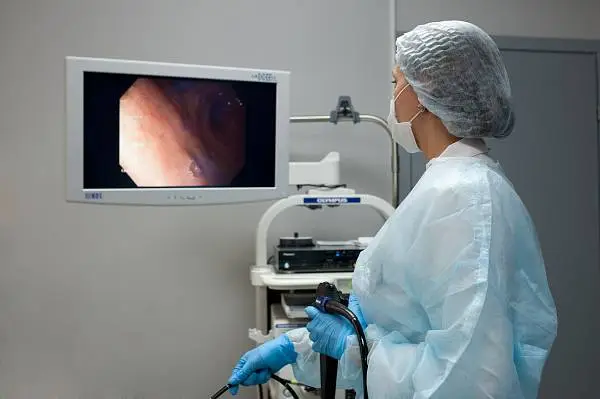
Гастроскопия
Гастроскопия - наиболее распространенный и эффективный способ диагностики пищевода и желудка.
Врачи АО "Медицина" проведут процедуру максимально точно и безопасно, предоставят подробные инструкции и ответят на все вопросы, и Вы сможете пройти гастроскопию без стресса и ожиданий.
Одной из ключевых осбенностей нашей клиники является возможность проведения гастроскопии с наркозом и без него. Наркоз - это медикаментозное снотворное, которое позволяет пациенту спать во время процедуры и снизить дискомфорт и стресс. В то же время, некоторые пациенты могут предпочесть проходить гастроскопию без наркоза.
Отнеситесь с заботой к своему здоровью: не упустите шанс получить премиальное медицинское обследование! АО "Медицина" гарантирует эффективный результат при проведении этой важной для Вас процедуры!
-
![]() Стандарты безопасности лечения, признанные международной комиссией JCI
Стандарты безопасности лечения, признанные международной комиссией JCI -
![]() Первая частная клиника, сертифицированная Росздравнадзором
Первая частная клиника, сертифицированная Росздравнадзором -
![]() Премия Правительства РФ в области качества
Премия Правительства РФ в области качества
Почему и как часто нужно делать гастроскопию?
Уникальность процедуры гастроскопии в том, что врач-эндоскопист может своими глазами оценить все проблемы внутреннего органа. На макроскопическом уровне оценивается состояние слизистой оболочки желудка и пищевода, проводится диагностика наличия заболеваний. На микроскопическом уровне гистологи изучают морфологию клеток и тканей. Такое двухуровневое исследование высокоинформативно, и при регулярном обследовании можно гарантировать, что серьезных патологий в желудке не возникнет, поскольку они будут вовремя обнаружены и излечены.
Частота проведения гастроскопии зависит от индивидуальных факторов и состояния здоровья пациента. Некоторые люди могут потребовать ежегодную гастроскопию для контроля за своим состоянием, в то время как другие могут нуждаться в данной процедуре реже. Периодичность эндоскопического обследования для Вас определит Ваш лечащий врач.
Преимущества гастроскопии в АО «Медицина»
-
Дополнительные технологии визуализации: увеличительная и узкоспектральная эндоскопия
-
Проведение гастроскопии с наркозом и без него
-
Гарантия конфиденциальности, комфорта и безопасности во время процедуры
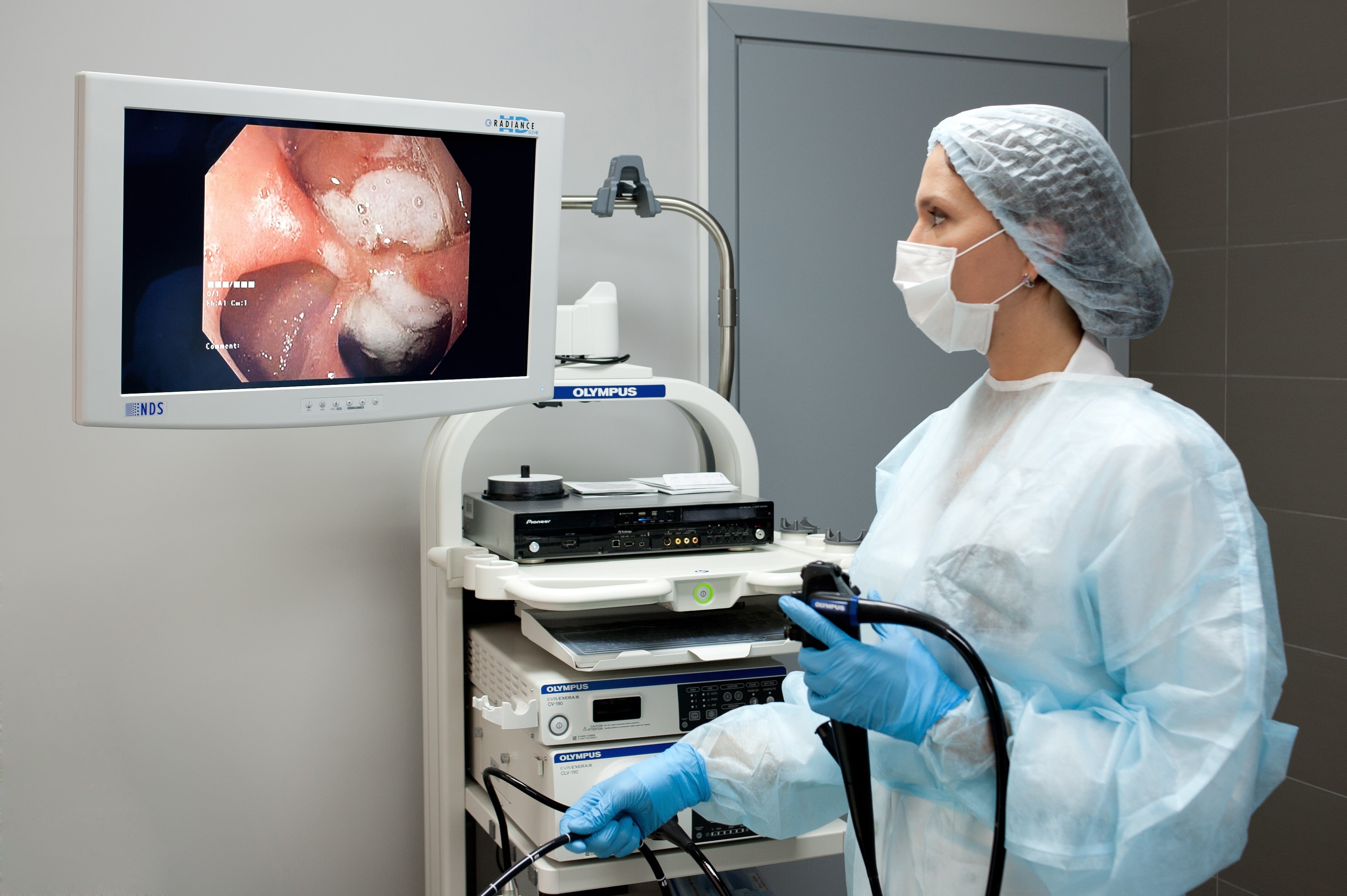
Возможности современных эндоскопов
— Достижение наилучших диагностических результатов в большей степени зависит от качества изображения. Эндоскопы новейших модификаций работают с применением технологии Multi Ligth с 4 светодиодами. Это повышает яркость и контрастность картинки и позволяет получать изображение с наивысшим разрешением.

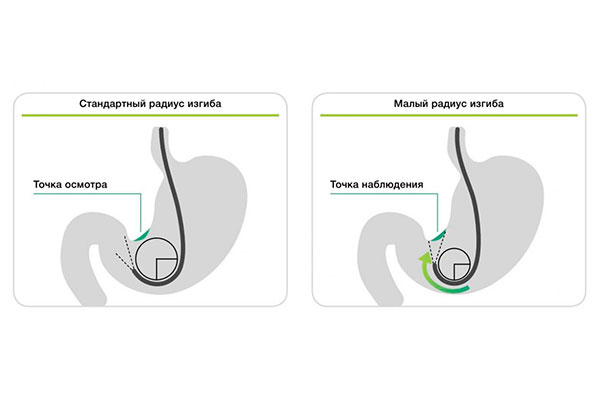
— Улучшенное сгибание управляемой частью аппарата позволяет легче маневрировать и подводить эндоскоп ближе к месту пораженного участка.
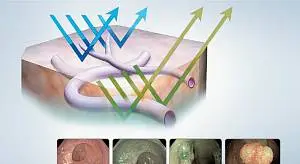
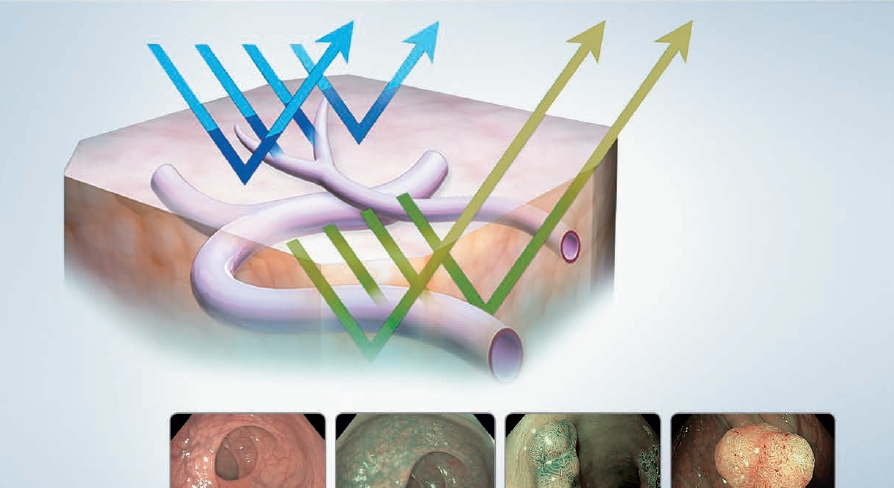
Преимущество узкоспектрального изображения
В основе технологии построения узкоспектрального изображения лежит принцип поглощения гемоглобином волн определенного спектра. Система использует оптическое явление, при котором глубина проникновения света в ткани зависит от длины волны. Чем короче длина волны, тем меньше ее проникновение в ткани. При проведении эндоскопического обследования в узкоспектральном режиме, картинка получается четкой, контрастной и детальной, в то время как при обычном свете изменения слизистой и новообразования не видны.
Красный свет поглощается сосудами, залегающими более глубоко, благодаря чему можно подробно осмотреть подслизистый слой. Синий свет проникает на незначительную глубину и отображает слизистую оболочку с ее сосудистой сетью.
В клинике АО «Медицина» услугу эндоскопического исследования в режиме узкоспектрального изображения можно заказать под кодом A03.30.006.008 – «Гастроскопия»
Назначьте дату гастроскопии
Медицинский администратор свяжется с вами и согласует удобное время исследования


В каких случаях показана гастроскопия
- выявление у пациента признаков поражения пищевода (стенозы, эзофагиты);
- поиск инородного тела в верхнем отделе пищеварительной системы
- диагностика патологий желудка (гастрит, язвенная болезнь, полипы, рак)
- забор биологических материалов для проведения последующей биопсии
- остановка внутреннего кровотечения на фоне язвы желудка
- распыление медикаментов на очаги патологических процессов
- удаление полипов и иных новообразований
Вопросы и ответы
-
Какие обследования необходимо провести перед наркозом?
-
ЭКГ (действительно 14 дней),
-
анализ крови на ВИЧ, RW, HbsAg, HCVAg (действительны в течение 3 месяцев),
- o общий анализ крови, включая тромбоциты (действителен в течение 14 дней).
-
-
Какие показания к проведению гастроскопии?
Перечень патологий, предполагающих проведение ЭГДС, обширен. Он включает любые поражения верхних отделов пищеварительной системы и желудка вне зависимости от их стадии и проводимой терапии.
Основными показаниями к осмотру внутренних органов с помощью гастроскопа становятся:
-
регулярные боли в желудке пациента,
-
частые приступы изжоги,
-
интенсивные отрыжки,
-
систематические позывы к рвоте,
-
ощущения тяжести и распирания после приема пищи.
-
-
Можно ли вместо гастроскопии сделать МРТ желудка и пищевода?
Эти два вида диагностики не являются взаимозаменяемыми. В разных случаях более эффективным будет тот или иной метод. Важным отличием от МРТ является то, что при проведении гастроскопии есть возможность забора биоматериала на гистологию, а иногда и проведение хирургических манипуляций в ходе эндоскопического исследования.
Выбор диагностической процедуры осуществляет опытный врач, который принимает решение на основе анамнеза, жалоб и симптомов.
-
Можно ли пить лекарства перед гастроскопией?
Любые лекарственные препараты, принимаемые орально, запрещены перед проведением гастроскопии! Исключением являются жизненно важные медикаменты, отменить которые может только Ваш лечащий врач.
-
Когда и что можно есть после гастроскопии?
Строгая диета назначается на этапе подготовки к гастроскопии, но и после процедуры есть некоторые ограничения:
1. Первый прием пищи после гастроскопии разрешается только тогда, когда полностью исчезает чувство онемения, и возвращается глотательный рефлекс.
2. Нельзя сразу есть много, нужно ограничить свою порцию до 200 гр.
3. Строго запрещается употребление алкоголя в течении суток после гастроскопии.
4. Важно пить достаточное количество чистой фильтрованной воды.
5. Нельзя употреблять горячую пищу и напитки.
6. В первые сутки придется отказаться от твердой пищи.
Разрешенное меню состоит из: жидких каш, супов-пюре, вареных или приготовленных на пару овощей, нежирного мяса, травяных чаев.
Запрещено есть после гастроскопии: сдобную выпечку, маринованные продукты, жирное мясо, острое и соленое, соусы, сладости в большом количестве, а также пить кофе.
Что входит в услугу гастроскопия

Время исследования:
30 минут

Введение контрастного препарата:
по назначению врача
- Проведение исследования
- Заключение, подготовленное врачами отделения
- Диск и распечатка с ключевыми кадрами исследования
Второе мнение в клинике академика Ройтберга АО «Медицина»
Экспертное заключение по результатам гастроскопии, выполненного в другой клинике

Как проходит Гастроскопия?
Цены на Гастроскопия
-
Название услугиЦена
-
Биопсия желудка с помощью эндоскопии6 270 руб.
-
Эзофагогастродуоденоскопия (с применением узкоспектрального изображения)21 700 руб.
-
Эзофагогастродуоденоскопия с электрокоагуляцией кровоточащего сосуда81 100 руб.
-
Эзофагогастродуоденоскопия с введением лекарственных препаратов20 700 руб.
-
Эзофагогастродуоденоскопия трансназальная20 700 руб.
Наши врачи
Полезно знать

Назначьте дату гастроскопии
Медицинский администратор согласует с вами удобное время
+7 (495) 775-73-60